 循環器内科
循環器内科
循環器内科は、主に急性・慢性心不全の診断と治療、狭心症・心筋梗塞の早期発見と治療、高血圧や脂質異常症など生活習慣病の管理、睡眠時無呼吸症候群の診断と持続陽圧呼吸療法(CPAP)、深部静脈血栓症の診断と治療などを行っています。
胸痛、動悸、呼吸困難、めまい、失神、下肢のむくみ・しびれ、昼間の眠気やいびきなどの症状に対し、足関節上腕血圧比(ABI)、心エコー、血管エコー(頚部、下肢動静脈など)、運動負荷心電図、ホルター心電図、24時間血圧測定、冠動脈CT、下肢造影CT、MRI、睡眠ソムノグラフィーなどの検査を行っています。
徐脈性不整脈にはペースメーカー手術を行い、心臓カテーテル検査・治療が必要な時は、近隣の心カテの可能な施設に紹介しています。
人間ドックの一環として心血管の状態を評価するため、心電図、ABI、心エコーのほか、選択項目として運動負荷心電図または冠動脈CT検査を行っています。
市民の皆様の健康維持のお役にたてるよう、きめ細やかな診療を心がけていますので、循環器に関するお悩み、疑問点があればお気軽にご相談ください。
循環器内科で扱っている主な疾患
心不全
心不全とは、「心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気」です。心筋梗塞、心筋症、心臓弁膜症、高血圧などさまざまな要因により引き起こされます。進行性の病気で、加齢とともに徐々に心機能は低下します。
利尿薬や心保護薬などの薬剤治療により症状を軽快させ、心不全の進行を遅くすることができます。高度の心不全の場合は、陽圧換気療法(ASV)を行うことがあります。
心不全の最終段階では、患者さんやご家族の意思に沿い、緩和的なケアも行っています。
陽圧換気療法(ASV)
 陽圧換気療法(ASV)とは、人工呼吸器の一種で、酸素を含む空気を送ることにより呼吸困難を改善させる治療法です。肺うっ血をとり、交感神経の亢進を抑制し、心不全の予後を改善します。
陽圧換気療法(ASV)とは、人工呼吸器の一種で、酸素を含む空気を送ることにより呼吸困難を改善させる治療法です。肺うっ血をとり、交感神経の亢進を抑制し、心不全の予後を改善します。
心房細動
心房が不規則に興奮するため、脈不整をきたし、動悸、胸部違和感などの症状をひきおこします。心機能が低下し、血栓が左房にできるため、心不全と脳梗塞がおきやすくなります。脳梗塞予防には、ワーファリンや新規抗凝固薬などの抗凝固薬が必要です。ワーファリンは安価ですが、毎回血液検査で用量を調整する必要があり、納豆、緑黄色野菜、クロレラなどを避ける必要があります。新規抗凝固薬は、高価ですが、薬の調整や食物制限がなく、最近は新規抗凝固薬が主流です。
抗不整脈薬で治すこともありますが、最近はカテーテルアブレーションで心筋を焼灼し、根治する治療法が盛んになっています。発症後早期の方がカテーテルアブレーションの効果が高いとされています。
ペースメーカーが必要な不整脈
ペースメーカーは、脈が遅いために、めまい、ふらつき、失神を起こしたり、心臓に負担がかかり心不全を来したりする時に脈拍数を保つための治療法です。適応となる不整脈は洞不全症候群、房室ブロック、徐脈性心房細動です。
洞不全症候群は、洞結節と呼ばれる心拍を発生させる部分に異常を来す疾患の総称で、脈が速くなったり遅くなったりを繰り返すことがあり、極端に脈が遅くなり心臓が停止することがあります。一般に数秒の心停止でふらつきが、10秒以上の心停止で失神が起こります。このような症状が出現する場合ペースメーカー適応となります。
房室ブロックは、心房と心室の間にある房室結節と呼ばれる部分に異常が生じて、洞結節ででた命令が途中で遮断されて脈が遅くなる疾患です。場合によってはペースメーカー適応となります。徐脈性心房細動で心不全を来す場合もペースメーカー適応となります。
ペースメーカーの適応を判断するために、電気生理学的検査を行うことがあります。
ペースメーカー
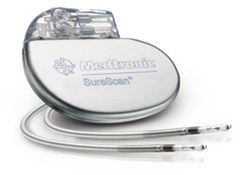 ペースメーカーは、心臓と電気信号のやり取りを行う電極と、電池からなります。電極は通常右心房、右心室へ鎖骨の下の静脈から1本ないし2本挿入し、電池は胸の(普通は利き腕と反対側の)皮膚の下に植え込みます。当院では、手術室で清潔な環境のもと、局所麻酔下に行っています。現在は条件付きMRI対応ペースメーカーが使用され、MRI撮影も可能となっています。
ペースメーカーは、心臓と電気信号のやり取りを行う電極と、電池からなります。電極は通常右心房、右心室へ鎖骨の下の静脈から1本ないし2本挿入し、電池は胸の(普通は利き腕と反対側の)皮膚の下に植え込みます。当院では、手術室で清潔な環境のもと、局所麻酔下に行っています。現在は条件付きMRI対応ペースメーカーが使用され、MRI撮影も可能となっています。
虚血性心疾患(狭心症・心筋梗塞)
狭心症は、心筋を栄養する動脈(冠動脈)が、動脈硬化により狭窄し心筋の血流が不足している状態で、心筋梗塞は、冠動脈が閉塞し心筋が死んでしまった状態です。心筋梗塞になると、不整脈や心不全を合併し予後が悪くなるため、狭心症の時点で診断・治療することが大切です。高血圧、脂質異常症、糖尿病、肥満、喫煙のある方は、動脈硬化が起こりやすく、予防管理が重要です。
狭心症は、労作時に左前胸部圧迫感が数分続くことが多く、喉の違和感やあご、腕に痛みが放散することがあります。胸痛の程度や持続時間や回数が増加した場合、急性冠症候群といわれ、心筋梗塞に移行しやすくなります。ストレスなどで就寝中や安静時に冠動脈が一時的に収縮して胸痛が生じることもあり、冠れん縮性狭心症と言われます。
検査としては、心エコー、運動負荷心電図、ホルター心電図、冠動脈CTなどを行います。治療は、早期で狭窄が軽い場合は、薬物治療(抗血小板薬、冠血管拡張薬)を行いますが、高度狭窄を疑う時はカテーテル検査・治療のため近隣の施設に紹介しています。
閉塞性動脈硬化症
下肢を栄養する動脈が、動脈硬化により狭窄し、足のしびれや冷感、痛みが出現しする病気です。悪化すると足先の潰瘍や壊死を認めるようになります。閉塞性動脈硬化症をおこした方は、冠動脈疾患や脳血管障害を合併しやすいとされています。
検査としては、足関節上腕血圧比(ABI)をまず行い(ABI≧0.9:正常)、必要時下肢造影CT, 下肢MRAなどを行います。
治療としては、ABIが0.7-0.9の場合、薬物治療(抗血小板薬・血管拡張薬)・運動療法などを行い、ABIが0.7未満の場合は、経皮的下肢動脈形成術や下肢動脈バイパス術などが必要になることが多く、近隣の施設に紹介します。閉塞性動脈硬化症をおこした方は、冠動脈疾患や脳血管障害を合併しやすく、心臓や頭の検査も行うことが肝要です。
深部静脈血栓症・肺塞栓症
深部静脈血栓症は、下肢の深部静脈に血栓ができ、静脈がうっ滞し、下肢のむくみや暗紫色の色調変化、痛みを生じる病気です。片側の下肢に出現することが多く、たまに両側に認めることがあります。
下肢の血栓がはがれて肺動脈をつめると、肺塞栓をおこし、息切れや胸痛などの症状が出現します。大量の血栓がとんだ場合、心肺停止をきたすことがあります。
飛行機の長時間搭乗によるロングフライト症候群として有名ですが、入院中でも手術後や長期臥床例で時に認められます。慢性期に静脈瘤や皮膚潰瘍、色素沈着などの後遺症を残すことがあります。
検査としては、血液検査のDダイマーでスクリーニングし、下肢静脈エコー、下肢静脈・肺動脈造影CT、下肢MRVなどを行い、確定します。治療は抗凝固薬(ヘパリン・ワーファリン、新規抗凝固薬など)で、最近では新規抗凝固薬を使用することが多いです。
睡眠時無呼吸症候群
夜間いびきをかいて息が止まる、熟睡感がなく、昼間の眠気などの症状が多く、寝不足のため運転中の事故など社会的問題をおこすことがあります。高血圧などの生活習慣病や心不全の発症とも関わりがあり、高血圧は2倍、心疾患は3倍、脳卒中は4倍に増加するといわれています。
閉塞型と中枢型、混合型に分類され、閉塞型は上気道が狭くなるためにおこり、アデノイドや肥満、下顎が小さい人に多く、中枢型は、脳血管障害や心不全などで呼吸中枢が障害されておこります。
検査は、睡眠ポリソムノグラフィー(PSG)で夜間の無呼吸・低呼吸の回数や持続時間、血中の酸素の飽和度を調べることにより診断します。自宅で行える簡易型PSGでスクリーニングを行い、精査のために一泊入院で脳波や心電図も含めたPSGを行います。治療は、耳鼻科的疾患があれば耳鼻いんこう科で治療を行い、なければ持続陽庄呼吸療法(CPAP)を行います。
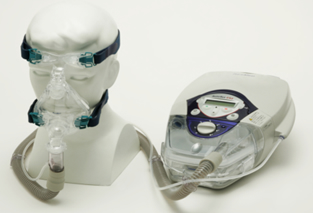
持続陽庄呼吸療法(CPAP)
 マスクを介して気道内に陽圧をかけることにより気道の閉塞を防ぎ、無呼吸・低呼吸を減少させ、使用後早期から症状を改善します。本体は卓上型、携帯型、マスクは口型、鼻型など各種そろっており、個々にあったものを選択できます。
マスクを介して気道内に陽圧をかけることにより気道の閉塞を防ぎ、無呼吸・低呼吸を減少させ、使用後早期から症状を改善します。本体は卓上型、携帯型、マスクは口型、鼻型など各種そろっており、個々にあったものを選択できます。
携帯型:スマートフォンで操作します。
循環器内科で行なっている検査
足関節上腕血圧比(ABI (ankle brachial index))
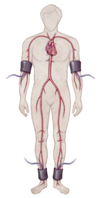 両手足に同時に血圧計をまいて、上下肢の血圧を同時に測り、上肢と下肢の血圧の比(ABI)をしらべます。動脈硬化で下肢の血管が狭窄すると低下し、閉塞性動脈硬化症の診断に役立ちます。また、動脈のかたさ(弾力性)も測ることができます。
両手足に同時に血圧計をまいて、上下肢の血圧を同時に測り、上肢と下肢の血圧の比(ABI)をしらべます。動脈硬化で下肢の血管が狭窄すると低下し、閉塞性動脈硬化症の診断に役立ちます。また、動脈のかたさ(弾力性)も測ることができます。
心エコー検査
 超音波で心臓や大動脈、肺動脈などの検査を行います。心臓の大きさや壁の厚さ、壁運動、逆流の有無などをしらべ、虚血性心疾患や弁膜症、先天性心疾患、心不全などの診断や重症度の評価に有用です。
超音波で心臓や大動脈、肺動脈などの検査を行います。心臓の大きさや壁の厚さ、壁運動、逆流の有無などをしらべ、虚血性心疾患や弁膜症、先天性心疾患、心不全などの診断や重症度の評価に有用です。
経食道心エコー検査
口から食道までエコーの管を挿入し、心臓を裏側から見る検査法です。食道は心臓や大動脈に近接しているため、経胸壁心エコーより心臓を鮮明に描出できます。弁の狭窄や逆流などの異常、左房内血栓の有無、感染性心内膜炎、先天性心疾患や大動脈疾患の精査に有用です。
血管エコー検査(頚動脈、下肢動静脈など)
超音波で血管の狭窄や閉塞など、動脈硬化の程度や血栓の有無をしらべます。めまい、ふらつきなどの時は頚動脈エコー、歩行時の足の痛みや冷感などの時は閉塞性動脈硬化症の鑑別のため下肢動脈エコー、下肢のむくみや腫れの場合は深部静脈血栓症の鑑別のため下肢静脈エコーを行います。
運動負荷心電図
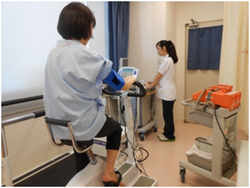 心臓に負荷を与える方法には、エルゴメーター(自転車をこいで、徐々にペダルの重さを増す)とトレッドミル(ランニングマシーンを歩き、徐々にスピードや傾きを増す)の二つがあります。当院では高齢の方で運動量の少ない方でも対応できるようエルゴメーターを主に使用しています。運動負荷による虚血や不整脈の有無をしらべ、狭心症などの診断に役立てます。
心臓に負荷を与える方法には、エルゴメーター(自転車をこいで、徐々にペダルの重さを増す)とトレッドミル(ランニングマシーンを歩き、徐々にスピードや傾きを増す)の二つがあります。当院では高齢の方で運動量の少ない方でも対応できるようエルゴメーターを主に使用しています。運動負荷による虚血や不整脈の有無をしらべ、狭心症などの診断に役立てます。
ホルター心電図
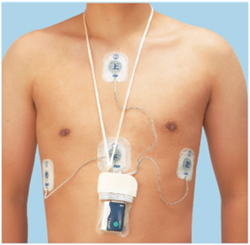 胸に数個の電極を貼り、小型軽量の心電図記録装置をつけて、24時間心電図を記録し、不整脈、虚血の有無、ペースメーカーの適応診断に利用します。装着後は自宅で普通に生活し、翌日来院し脱着します。装着中、入浴はできません。
胸に数個の電極を貼り、小型軽量の心電図記録装置をつけて、24時間心電図を記録し、不整脈、虚血の有無、ペースメーカーの適応診断に利用します。装着後は自宅で普通に生活し、翌日来院し脱着します。装着中、入浴はできません。
24時間血圧測定
24時間上腕にマンシェットを巻き、30分ごとに血圧をはかり、一日の血圧を記録します。血圧は、正常では昼に高く夜に低いという日内変動がありますが、夜間血圧が高かったり、早朝血圧が上昇する方は、動脈硬化が進みやすいといわれています。血圧が診察室で高く自宅で正常(白衣高血圧)、血圧が診察室で正常で自宅で高い(仮面高血圧)場合などがあり、高圧治療の判断に有用です。
冠動脈CT
狭心症や心筋梗塞などが疑われる際に、造影剤を用いて心臓を栄養する動脈(冠動脈)を描出し、狭窄や閉塞の有無をしらべます。GE社Revolution CTを使用し、石灰化や王ラークの性状まで評価可能です。
鮮明な画像を撮影するため、検査2時間前に脈拍を下げる薬を飲んでいただきます。じんま疹など造影剤アレルギーや腎不全、気管支喘息のある方は施行できません。
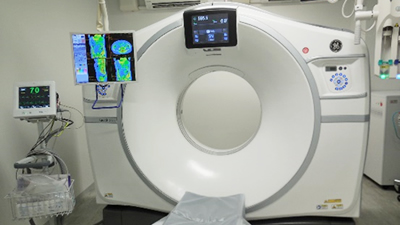
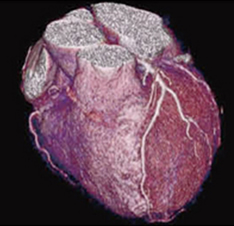
下肢動静脈造影CT
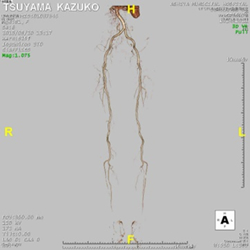
閉塞性動脈硬化症や深部静脈血栓症を疑う場合に、造影剤を用いて下肢動脈の狭窄・閉塞、下肢深部静脈の血栓の有無などを評価します。
造影剤を用いますので、冠動脈CT同様、造影剤の禁忌の方は施行できません。
MRA・MRV
MRIにて動脈(MRA)や静脈(MRV)を描出します。画像解像度は下肢動静脈造影CTにくらべ落ちますが、造影剤を使用せずに撮影できます。最近、MRI対応心臓ペースメーカーやステント、人工弁が入っている方もほぼMRI撮影可能です。施行については担当医師にご相談ください。
睡眠ポリソムノグラフ(PSG)検査
 睡眠時無呼吸症候群を診断する検査で、自宅で可能な簡易型睡眠ポリソムノグラフ検査でスクリーニングを行い、入院で脳波を含めた精密睡眠ポリソムノグラフ検査を来ないCPAP治療の適応を判断します。
睡眠時無呼吸症候群を診断する検査で、自宅で可能な簡易型睡眠ポリソムノグラフ検査でスクリーニングを行い、入院で脳波を含めた精密睡眠ポリソムノグラフ検査を来ないCPAP治療の適応を判断します。
ループレコーダー
 不整脈の検査で、ホルター心電図の検査時間が最長24時間のためそれ以上検査が必要な場合に施行します。USB程度の大きさで胸部皮下に植え込み、最長3年間の心電図モニターが可能です。植え込みのため、数日間の入院が必要で、不整脈が確認されたり、3年間たった時点で抜去します。
不整脈の検査で、ホルター心電図の検査時間が最長24時間のためそれ以上検査が必要な場合に施行します。USB程度の大きさで胸部皮下に植え込み、最長3年間の心電図モニターが可能です。植え込みのため、数日間の入院が必要で、不整脈が確認されたり、3年間たった時点で抜去します。
専門医・認定医・スタッフの紹介
- 北川 泰生(きたがわ やすお)
-

役職 循環器内科 部長 専門分野 循環器内科 資格 日本内科学会総合内科専門医
日本循環器学会専門医
日本医師会認定産業医
がん医療に携わる医師に対する緩和ケア研修会修了
臨床研修指導医養成講習会受講済
難病指定医
- 伊阪 大二(いさか だいじ)
-

役職 循環器内科 次長 専門分野 循環器内科 資格 日本内科学会総合内科専門医・指導医
日本循環器学会専門医
日本高血圧学会専門医
心臓リハビリテーション指導士
日本医師会認定産業医・生涯教育認定
がん医療に携わる医師に対する緩和ケア研修会修了
臨床研修指導医養成講習会受講済
難病指定医
- 東堂 沙紀(とうどう さき)
-

役職 循環器内科 副医長 専門分野 循環器内科 資格 日本内科学会内科専門医
日本循環器学会専門医
日本心エコー図学会SHD心エコー図認証医
- 林 真也(はやし しんや)
-

役職 非常勤医師 専門分野 循環器内科